La spondylarthrite ankylosante (SA) est une maladie inflammatoire chronique qui touche surtout le rachis (colonne) et les articulations sacro‑iliaques. Elle se manifeste typiquement par une douleur du dos à caractère inflammatoire, une raideur matinale et une fatigue parfois très marquée.
Les recommandations insistent sur une prise en charge globale : association de traitements pharmacologiques (souvent AINS, parfois biothérapies/traitements ciblés) et non pharmacologiques (activité physique adaptée, rééducation, éducation thérapeutique, hygiène de vie).
Dans ce cadre, les compléments ne servent pas à “traiter” la maladie à la place des traitements, mais à viser des objectifs concrets et mesurables, par exemple :
- douleur (ex. passer de 7/10 à 5/10),
- raideur matinale (ex. passer de 60 min à 40 min),
- qualité du sommeil,
- fatigue et récupération,
- parfois une meilleure tolérance à l’activité physique (indirectement).
C’est cette logique “objectif → essai → réévaluation” qui évite de s’éparpiller et qui donne les meilleurs résultats en pratique.
Pourquoi certains compléments peuvent aider : inflammation, NF‑κB, stress oxydatif et microbiote
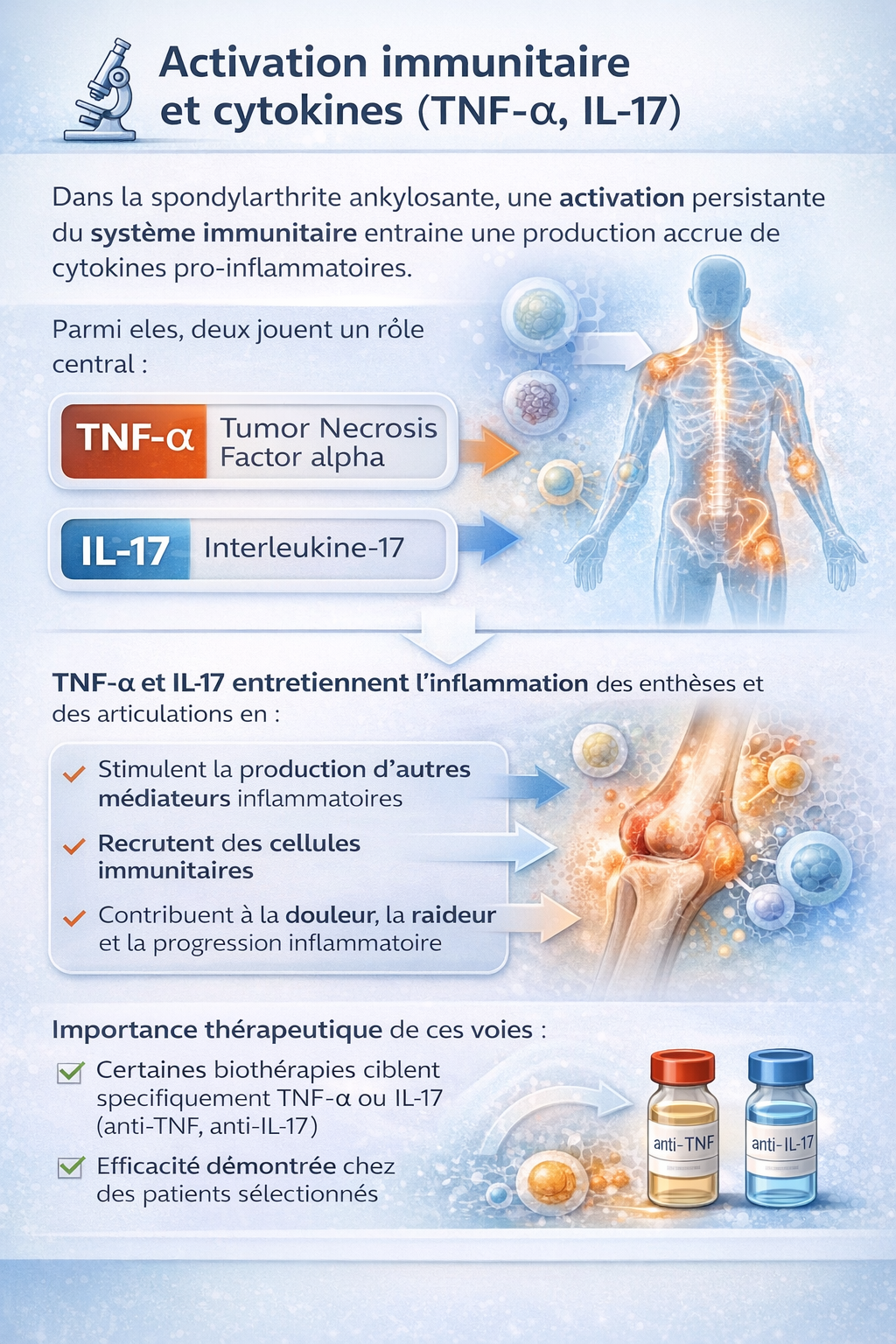
Les cytokines : TNF‑α et IL‑17
Sur le plan biologique, la SA implique une activation du système immunitaire avec production de cytokines (messagers inflammatoires). Deux acteurs reviennent très souvent : TNF‑α et IL‑17 – et ce n’est pas un hasard si des traitements efficaces ciblent ces voies (anti‑TNF, anti‑IL‑17) chez des patients sélectionnés.
NF‑κB expliqué simplement
NF‑κB peut se comprendre comme un “interrupteur” dans les cellules : lorsqu’il s’active, il augmente la production de plusieurs signaux pro‑inflammatoires. IL‑17, notamment, est capable d’activer des voies qui stimulent NF‑κB et la production de gènes inflammatoires.
Certains nutriments/actifs (oméga‑3, polyphénols…) sont étudiés car ils peuvent influencer indirectement ce “terrain inflammatoire”, même si l’effet clinique varie beaucoup selon les personnes et les études.
Stress oxydatif et fatigue
Dans les maladies inflammatoires chroniques, on observe souvent une augmentation du stress oxydatif : c’est un déséquilibre entre molécules oxydantes et défenses antioxydantes. Des travaux rapportent des marqueurs altérés chez des patients SA, ce qui rend cohérentes certaines stratégies “anti‑oxydantes / mitochondries” (comme CoQ10) surtout quand la fatigue domine, mais ce n’est pas une garantie de résultat.
Microbiote intestinal : un lien plausible, mais pas une solution simple
La SA est associée, chez une partie des patients, à des différences de microbiote (“dysbiose”) et à un dialogue intestin‑immunité pouvant influencer des voies comme l’axe IL‑23/IL‑17.
Cela explique l’intérêt de pistes nutritionnelles et des probiotiques… mais un lien biologique plausible ne suffit pas : la preuve clinique (amélioration BASDAI/BASFI/douleur) reste, à ce jour, limitée pour les probiotiques dans la SA.
Les compléments les plus utilisés pour la spondylarthrite ankylosante
Pour être pertinent, je résume chaque option selon : mécanisme, preuves cliniques, dose usuelle, et un niveau de preuve (fort / modéré / faible) spécifiquement pour la SA ou, si ce n’est pas disponible, pour la douleur chronique en général.
Oméga‑3 (EPA/DHA)
Pourquoi c’est intéressant : les oméga‑3 (EPA/DHA) modulent la production de médiateurs lipidiques impliqués dans l’inflammation et participent à la formation de molécules qui favorisent la “résolution” de l’inflammation.
Ce que disent les études (SA/SpA) :
- Un petit essai randomisé chez 24 patients SA a comparé faible dose (~1,95 g/j) et forte dose (~4,55 g/j) d’oméga‑3, montrant une baisse du score d’activité dans le groupe forte dose, mais l’effectif est limité.
- Une revue systématique et méta‑analyse (4 essais, 245 patients SpA) n’a pas retrouvé d’amélioration robuste sur plusieurs critères rapportés (douleur, fonction…), avec hétérogénéité.
Conclusion pratique : résultats variables, mais c’est une des options les plus cohérentes à tester en premier car le rationnel est solide et la tolérance souvent bonne.
Dose pratique : viser 2 à 4 g/j d’EPA + DHA (la somme des actifs, pas le poids total d’huile), sur 8 à 12 semaines avant de conclure.
Sécurité / interactions : reflux, inconfort digestif, goût de poisson possibles. À fortes doses, prudence si anticoagulants/antiagrégants (risque de saignement), et avant chirurgie.
Niveau de preuve : modéré.
Conseil “qualité produit” (utile pour l’affiliation) : privilégier un produit qui indique clairement EPA + DHA par dose, idéalement avec contrôle qualité pureté/oxydation (ex: Label EPAX).
à envisager surtout si alimentation pauvre en w-3
Posologie : 2 gélules par jour 1 petit déjeuner et 1 diner pendant 2 mois
Vitamine D
Pourquoi c’est souvent prioritaire : chez beaucoup de patients, la question n’est pas “vitamine D miracle”, mais “déficit à corriger”. La vitamine D intervient dans l’équilibre immunitaire et surtout dans le terrain osseux.
Ce que disent les études : une méta‑analyse rapporte une corrélation négative entre taux de vitamine D et indices d’activité (BASDAI/CRP…), mais corrélation ≠ causalité : les patients les plus inflammatoires bougent moins, s’exposent moins au soleil, etc.
Dose pratique : souvent 1000 à 2000 UI/j en entretien, mais l’idéal est d’adapter au contexte (dosage 25(OH)D, saison, poids, exposition).
Sécurité : le risque majeur est le surdosage (hypervitaminose D → hypercalcémie) surtout en cumulant gouttes + ampoules + multivitamines. Les notices officielles ANSM rappellent ce risque.
Prudence aussi dans certaines situations (pathologies granulomateuses, troubles du calcium, insuffisance rénale) où l’encadrement médical est important.
Niveau de preuve : modéré
Conseil qualité produit : dose simple (ex. 1000 UI) éviter les doses bolus sauf si carence.
à envisager surtout si faible exposition soleil / carence ou déficit alimentaire
Posologie : 1 gélules par jour au petit déjeuner pendant 4 mois
Magnésium bisglycinate
La spondylarthrite ankylosante ne se résume pas uniquement à l’inflammation visible au niveau articulaire.
Elle s’inscrit dans un terrain global associant inflammation chronique, stress, perturbations du sommeil et parfois une sensibilité accrue à la douleur.
Le magnésium joue un rôle intéressant à ce niveau, car il intervient à plusieurs étages :
- régulation du système nerveux
- détente musculaire
- qualité du sommeil
- modulation de certaines voies inflammatoires
Sur le plan biologique, un apport insuffisant en magnésium est associé à une augmentation de marqueurs inflammatoires (comme CRP, IL-6 dans certaines études).
À l’inverse, un statut adéquat pourrait contribuer à limiter « l’activation inflammatoire de bas grade ».
Cela ne veut pas dire que le magnésium “traite” l’inflammation de la spondylarthrite, mais qu’il peut améliorer le terrain inflammatoire global, ce qui est cohérent dans une approche chronique.
Ce que disent les études
Il n’existe pas d’essai spécifique dans la spondylarthrite ankylosante.
En revanche :
- des études observationnelles montrent une association entre faible statut en magnésium et inflammation plus élevée
- certaines données suggèrent qu’une supplémentation peut contribuer à réduire certains marqueurs inflammatoires
- un essai randomisé chez des personnes avec troubles du sommeil montre une amélioration avec 250 mg/j de magnésium bisglycinate
En pratique, les effets sont souvent modérés mais cohérents, notamment sur le sommeil, la récupération et le ressenti global.
Dose pratique
- 200 à 300 mg de magnésium élément par jour
- forme recommandée : bisglycinate (bonne biodisponibilité, meilleure tolérance)
- prise : le soir de préférence
Durée d’essai : 6 à 8 semaines
Sécurité et précautions
Le magnésium est globalement sûr :
- principal effet secondaire : troubles digestifs (selon la forme et la dose)
- prudence en cas d’insuffisance rénale avancée
À espacer avec certains médicaments :
- antibiotiques
- lévothyroxine
- bisphosphonates
Posologie : 2 gélules par jour avec le dîner pendant 2 mois (renouvelable)
Curcumine / curcuma (compléments)
Pourquoi ça attire
La curcumine, principal actif du curcuma, est un polyphénol largement étudié pour ses effets :
- anti-inflammatoires
- antioxydants
- modulant certaines voies comme NF-κB
C’est l’un des compléments “naturels” les plus utilisés dans les problématiques de douleurs et d’inflammation.
Intérêt dans la spondylarthrite
Sur le plan biologique, la curcumine peut :
- influencer certaines voies inflammatoires
- moduler l’équilibre immunitaire
- agir sur le stress oxydatif
Ce positionnement est cohérent avec les mécanismes impliqués dans la spondylarthrite.
Ce que disent les études
Un essai randomisé utilisant une forme de nanocurcumine chez des patients atteints de spondylarthrite ankylosante a montré :
- une modulation de certaines cellules immunitaires (Th17/Treg)
- une influence sur des marqueurs inflammatoires
Cela suggère un effet biologique réel, même si la traduction en amélioration clinique (douleur, raideur) peut varier selon les personnes.
Synergie intéressante
Dans la pratique, la curcumine est souvent associée à :
- poivre noir (pipérine) → améliore fortement l’absorption
- glucosamine et chondroïtine → soutien articulaire complémentaire
Cette combinaison peut être intéressante dans une approche globale :
- curcuma → inflammation
- glucosamine/chondroïtine → confort articulaire
Utilisation pratique
- privilégier des formes bien absorbées (avec lipides ou pipérine)
- durée d’essai : 6 à 8 semaines
- à prendre au cours d’un repas
Précautions
Le curcuma est globalement bien toléré, mais quelques points de vigilance :
- éviter en cas de traitement anticoagulant sans avis médical
- prudence avec certains traitements lourds
- éviter les dosages très élevés ou les produits de mauvaise qualité
L’idée est d’utiliser des produits fiables, dans des doses raisonnables.
Niveau de preuve
- modéré dans la spondylarthrite
- mais intérêt physiologique cohérent + utilisation fréquente en pratique
Posologie : 2 gélules par jour avec le petit déjeuner pendant 2 mois
Probiotiques
Pourquoi c’est logique sur le papier : microbiote et immunité sont liés, et la SA est associée à des modifications du microbiote dans plusieurs travaux.
Ce que disent les essais : un essai randomisé contrôlé (12 semaines) dans la spondyloarthrite n’a pas montré de bénéfice significatif sur BASDAI/BASFI et autres critères pour la combinaison testée.
Une revue systématique et méta‑analyse (inflammatory arthritis incluant SpA) souligne des résultats variables et une qualité hétérogène, ce qui empêche d’en faire un “must-have” en SA.
Dose pratique : dépend des souches ; souvent ≥10⁹–10¹¹ UFC/j sur 8–12 semaines avant de conclure (plutôt pertinent si symptômes digestifs associés).
Sécurité : généralement bien tolérés chez immunocompétent ; prudence en immunodépression sévère.
Niveau de preuve : faible pour SA.
Collagène (peptides, type II…)
Pourquoi certains en ressentent un intérêt : le collagène est surtout étudié pour l’arthrose (douleur mécanique) et le confort articulaire.
Ce que disent les études : des méta‑analyses en arthrose suggèrent une amélioration symptomatique (douleur/fonction), ce qui peut être utile si vous avez une composante mécanique associée (genou, hanche…), mais ce n’est pas une preuve d’efficacité sur l’inflammation de la SA.
Dose pratique : fréquemment 5–10 g/j de peptides de collagène, essai 8–12 semaines.
Sécurité : généralement bien toléré ; attention aux allergies (collagène marin, etc.).
Niveau de preuve : faible pour SA (plutôt “douleur mécanique associée”).
Interactions médicamenteuses et précautions importantes
Dans la SA, beaucoup de patients prennent des AINS, parfois des biothérapies/traitements ciblés, et certains ont aussi des anticoagulants pour d’autres raisons. Les interactions majeures à garder en tête sont simples.
Avec un anticoagulant/antiagrégant, prudence avec :
- oméga‑3 à fortes doses (risque de saignement, surtout à hautes doses) ; l’ODS mentionne l’interaction potentielle avec la warfarine et la nécessité d’en parler à un professionnel.
- curcuma/curcumine (ANSES : interactions possibles et signal d’effets indésirables) ; éviter l’automédication.
- CoQ10 (interaction rapportée avec warfarine).
Avec biothérapies / immunosuppresseurs, prudence avec :
- curcuma/curcumine (ANSES mentionne le risque d’interactions) : éviter sans avis médical.
En cas d’insuffisance rénale, prudence avec :
- magnésium (risque d’accumulation), surtout si insuffisance rénale avancée.
Pendant grossesse/allaitement, prudence avec :
- vitamine D : ne pas surdoser, la notice ANSM rappelle le risque d’hypervitaminose/hypercalcémie en cas de surdosage.
Mon accompagnement
Si vous souffrez de spondylarthrite ankylosante, je peux vous aider à construire une stratégie nutritionnelle plus cohérente, avec ou sans compléments : alimentation, rythme des repas, choix des produits, tri des priorités, tolérance digestive, et sélection raisonnée des compléments quand cela a du sens.